به گفته محققان اين كشور ، پلاسما از بيماران بهبود يافته Covid-19 در نجات جان بيماران بسيار جدي با بيماري عروق كرونا موثر است. بنابراين ، افرادي كه از اين بيماري بهبود يافته اند ، بسته به شرايط ، مي توانند براي درمان بيمار و توليد داروهاي خاص ، پلاسما اهدا كنند. ~ توسط گزارش …
منبع: گزارشكر يك
شرايط اهداي پلاسماي بهبوديافتگان كرونايي/همكاري جمعي براي تكميل چرخه توليد داروهاي خاص
شرايط اهداي پلاسماي بهبوديافتگان كرونايي/همكاري جمعي براي تكميل چرخه توليد داروهاي خاص https://reporter1.ir/شرايط-اهداي-پلاسماي-بهبوديافتگان-كرو/ گزارشگر يك Sat, 24 Apr 2021 22:12:15 0000 اجتماع https://reporter1.ir/شرايط-اهداي-پلاسماي-بهبوديافتگان-كرو/
به گفته محققان اين كشور ، پلاسما از بيماران بهبود يافته Covid-19 در نجات جان بيماران بسيار جدي با بيماري عروق كرونا موثر است. بنابراين ، افرادي كه از اين بيماري بهبود يافته اند ، بسته به شرايط ، مي توانند براي درمان بيمار و توليد داروهاي خاص ، پلاسما اهدا كنند. ~ توسط گزارش …
منبع: گزارشكر يك
شرايط اهداي پلاسماي بهبوديافتگان كرونايي/همكاري جمعي براي تكميل چرخه توليد داروهاي خاص
به گفته محققان اين كشور ، پلاسما از بيماران بهبود يافته Covid-19 در نجات جان بيماران بسيار جدي با بيماري عروق كرونا موثر است. بنابراين ، افرادي كه از اين بيماري بهبود يافته اند ، بسته به شرايط ، مي توانند براي درمان بيمار و توليد داروهاي خاص ، پلاسما اهدا كنند.
~ توسط گزارش گزارشگر يكدر دهه 1960 ، فرانسه فاكتورهاي انعقادي خون را براي استفاده از هموفيلي علاوه بر فرانسه به برخي كشورها از جمله آلمان ، ايتاليا ، آرژانتين ، عربستان سعودي ، عراق ، ايران و يونان صادر كرد. اين فرآورده خون آلوده به HIV به بيماران مبتلا به هموفيلي كه به طور مداوم به فاكتورهاي مختلف لخته شدن خون نياز دارند ، داده شده است.
در سال 1987 ، اولين مورد بيمار مبتلا به هموفيلي مبتلا به ايدز از طريق فرآورده هاي خوني شناسايي شد. آمارها نشان مي دهد كه فقط در فرانسه 1250 فرد مبتلا به هموفيلي از طريق تزريق خون آلوده به HIV به HIV آلوده شده اند كه 400 نفر از آنها فوت كرده اند و در ايران حداقل 193 نفر به خون آلوده به HIV آلوده شده اند.
اين نمونه اي از فاجعه صادرات و واردات فرآورده هاي خوني از يك كشور به كشور ديگر است. به دليل اين فجايع انساني ، سازمان بهداشت جهاني (WHO) توصيه مي كند كه در هر نقطه از جهان ، براي جلوگيري از شيوع بيماري همه گير به ساير كشورها ، با اهداي پلاسما از مردم ، داروهاي بيولوژيكي لازم در هر كشور توليد شود. در آن كشور به اين ترتيب ، بيماري هاي بومي نبايد در سراسر كشورها پخش شود. زيرا اگر اين بيماري ها منتقل شوند ، در ساير كشورها مي توانند به بيماري هاي عفوني تبديل شوند.
بر اين اساس ، يكي از شركت هاي دانش بنيان در زمينه بيوتكنولوژي كه داروهاي ايمن مشتق از پلاسما را توليد مي كند كه به طور مشترك توسط سازمان تأمين اجتماعي و شركت بيوتكست آلمان سرمايه گذاري شده است ، فعاليت خود را از سال 2003 آغاز كرد و از سال 2006 شروع به جمع آوري كردم. تاكنون بيش از 500000 ليتر پلاسما براي توليد دارو جمع شده است.
امروزه بسياري از داروها از پلاسماي انسان ساخته مي شوند كه كاربردهاي مهمي در پزشكي دارد. “فاكتور 8” ، “فاكتور 9” ، “آلبومين” و “ايمونوگلوبولين G” از جمله داروهاي مشتق شده از پلاسما هستند كه توسط اين شركت جمع آوري شده اند.
به دليل فناوري پيشرفته ، امكان توليد اين داروها فقط در اختيار برخي از شركت هاي اروپايي و آمريكايي است و بيشتر كشورهاي جهان اين محصولات را وارد مي كنند.
توليد داروهايي با منشا plas پلاسماي انساني در اين كشور به شرح زير است:
داروي داخل رحمي
اين دارو در پلاسماي ايران توليد مي شود كه حاوي 50 گرم پروتئين پلاسما در ميلي ليتر است (بالاتر از 96٪ گرم) و به عنوان يك درمان جايگزين براي سندرم نقص ايمني اوليه مانند كمبود گاما گلوبولين خون يا كمبود مادرزادي ، يك نقص ايمني متغير متداول استفاده مي شود. سندرم ويسكوت آلدريچ ، يك نقص ايمني شديد تركيبي ، تجويز مي شود.
ميلوما يا لوسمي لنفوسيتي مزمن همراه با كاهش شديد ثانويه ثانويه گاماگلوبولين و عفونت هاي مكرر ، كودكان مبتلا به سندرم ايدز مادرزادي ، عفونت هاي مكرر ، تنظيم سيستم ايمني بدن و پيوند مغز استخوان آلوژنيك مواردي است كه اين دارو ممكن است به آنها نياز داشته باشد.
سوگند – تعهد
اين محصول حاوي مقادير زيادي آنتي بادي سطح آنتي ژن ويروس هپاتيت B براي جلوگيري از بيماري هپاتيت B در مواردي مانند تماس بعد از تزريق (تزريق يا سوزن تصادفي) ، تماس مخاط (تخليه مايعات تصادفي) ، تماس جنسي يا دهاني است و وجود دارد. (با استفاده از پيپت) در نوزاداني كه از مادران HBsAg مثبت (مادران هپاتيت B) متولد مي شوند ، در معرض خطر عفونت هپاتيت B با مواد HBsAg مثبت مانند خون ، پلاسما يا سرم قرار دهيد.
تجويز ايمونوگلوبولين هاي هپاتيت B قبل از واكسن هپاتيت B يا همراه با واكسن هپاتيت B نه تنها در ايجاد پاسخ ايمني فعال به واكسن اختلال ايجاد مي كند ، بلكه دسترسي سريع به سطح مورد نياز آنتي بادي هاي ضد هپاتيت را نيز فراهم مي كند.
دارو همان است
اين دارو در پلاسماي ايران حاوي كنسانتره فاكتور انعقادي IX با سرعت 500 واحد بين المللي در هر ويال توليد مي شود و براي جلوگيري و درمان خونريزي از هموفيلي نوع B (نقص مادرزادي فاكتور IX) استفاده مي شود.
او مواد مخدر مارتين
اين دارو در پلاسماي ايران به ميزان 500 واحد بين المللي در هر ويال داخلي حاوي كنسانتره فاكتور انعقادي VIII تهيه شده و از كمبود مادرزادي فاكتور VIII (هموفيلي A) ، كمبود فاكتور VIII اكتسابي ، خونريزي از بيماري فون ويلبراند كه قبلاً استفاده مي شود ، معالجه و جلوگيري مي كند. ممكن است.
اين دارو از پلاسماي داوطلب اهدايي به دست مي آيد و در ليست داروهاي ضروري براي بيماران خاص قرار دارد.
پلاسما جان بيماران سخت كرونا را نجات مي دهد
مطالعات جهاني در زمينه درمان بيماران مبتلا به بيماري شريان كرونا با پلاسما درماني نشان داده است كه بسياري از بيماران مبتلا به بيماري كرونا قلب با اين روش از مرگ هاي مشخص نجات يافته اند.
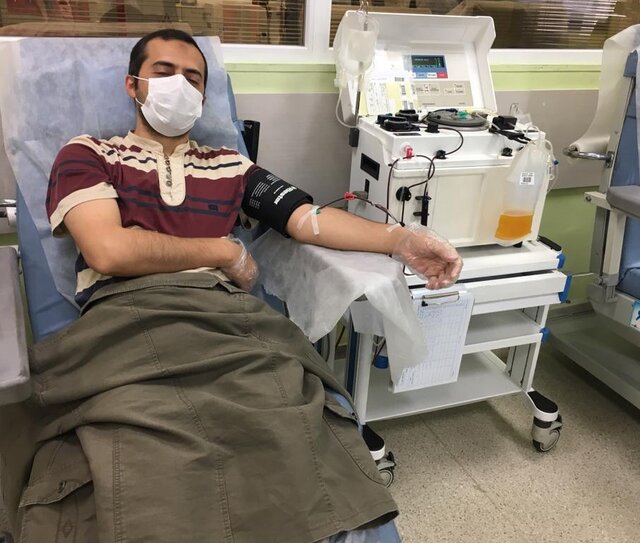
در همين راستا ، شركت دانشبانيان علاوه بر توليد داروهاي حاصل از پلاسماي انسان ، تحقيقات گسترده اي را در اين زمينه با شيوع ويروس كرونا انجام داد و از بيماران شريان كرونا پلاسما را براي توليد داروي ايمونوگلوبولين G-Covid-19 جمع آوري كرد.
در مصاحبه اي با گزارشگر يك ، دكتر رضا سيد حسيني ، معاون ارشد شركت داروسازيوي درباره توليد IVIG در كشور گفت: “اين دارو نيز از پلاسماي انساني گرفته شده است كه ما براي جمع آوري پلاسما از افراد آلوده به ويروس كرونا استفاده كرديم.”

وي با تأكيد بر اينكه عروق كرونا بهبود يافته نامزد خوبي براي اين محصول است ، توضيح داد: “مزيت پلاسما در بيماران Covid-19 اين است كه آنها يك آنتي بادي ضد ويروس كرونا دارند. بنابراين ، در مقايسه با IVIG و ساير داروهايي كه در حال حاضر غيرحرفه اي در درمان اين بيماران هستند ، احتمال وجود پلاسما در بيماران مبتلا به بيماري كرونا قلب بيشتر است. بستري در ICU. ممكن است در بهبودي مثر باشد.
به گفته محققان ، پلاسماي عروق كرونا بيماري هاي بيماران بيمار را درمان مي كند كه با هيچ درماني قابل دستيابي نيست.
شرايط اهداي پلاسما به بيماران مبتلا به Covid-19
سيد حسيني با اشاره به شرايط اهداي پلاسما در افرادي كه بهبود يافته اند ، خاطرنشان كرد: افرادي كه از بيماري Covid-19 رنج مي برند ، بهبود مي يابند و از نظر سلامتي ممكن است 28 روز پس از شروع بيماري به يك مركز جمع آوري پلاسما مراجعه كنند. هنگامي كه طبق تمام پروتكل هاي سلامتي نمونه برداري و شرايط اهداي پلاسما HyperQuid-19 انجام شود ، مي توان پلاسما اهدا كرد.

او افزود. وي افزود: “اين همان روشي است كه در ايالات متحده براي معالجه رئيس جمهور اين كشور به كار رفته و وي در مدت سه روز از وضعيت بد خود بهبود يافت.
مديرعامل شركت دانشبانيان تأكيد مي كند كه چرخه اهداي پلاسما فقط به دليل اينكه فقط چند ماه در مركز ما وجود دارد ، كامل نيست. وي به ما يادآوري كرد كه تا زماني كه در اين زمينه فرهنگ سازي نشود و مردم از آن استقبال نكنند ، روند توليد دارو از طريق پلاسما كامل نخواهد شد و ما به هدف نهايي توليد دارو نخواهيم رسيد.
انتهاي پيام
منبع: گزارشكر يك
شرايط اهداي پلاسماي بهبوديافتگان كرونايي/همكاري جمعي براي تكميل چرخه توليد داروهاي خاص
 نگاهي به هدست هولولنز 2 ؛ جادوي واقعي مايكروسافت (بخش 1)
نگاهي به هدست هولولنز 2 ؛ جادوي واقعي مايكروسافت (بخش 1)